Enzephalomyelitis disseminata – wie bitte? Klingt geheimnisvoll, aber so wird MS von Ärzten genannt. Das ist Latein und heißt so viel wie im Gehirn und Rückenmark verstreut auftretende Entzündungen. Und das erklärt die „Multiple Sklerose“ sehr gut, denn bei der MS greifen Abwehrzellen des eigenen Körpers die Schutzschicht von Nervenfasern an. Dadurch kommt es zu einer Entzündungsreaktion, die die Funktionen der betroffenen Nerven stören kann. Welche Symptome das zufolge hat, welche Ursachen MS zugrunde liegen und wie Sie mit der Diagnose am besten umgehen, können Sie hier nachlesen.
Was passiert im Körper, wenn dieser an MS erkrankt ist?
Bei der Multiplen Sklerose ist das zentrale Nervensystem (ZNS) betroffen – Gehirn und Rückenmark. Mehrere Milliarden Nervenzellen verarbeiten und transportieren über das ZNS Informationen, die der Körper für seine normale Funktionsweise benötigt. Ähnlich wie Kabel von einer Isolierhülle umgeben sind, werden Nervenbahnen des ZNS mit Myelinscheiden geschützt. Sie stellen die Signalübertragung sicher. Bei MS wird diese gestört, denn das Myelin wird beschädigt. Schuld daran ist das körpereigene Immunsystem, das eigentlich fremde Krankheitserreger abwehrt, bei der MS aber unsere Myelinschicht um die Nerven angreift. Dadurch entstehen Entzündungen an mehreren, multiplen Stellen im Körper.
Diese „Autoimmunreaktion“ führt zu Narben im Nervengewebe, die man „Sklerose“ nennt. Da immer verschiedene Nerven im Körper von der Autoimmunreaktion betroffen sein können, haben MS-Patienten sehr unterschiedliche Symptome.
Multiple Sklerose: Ursachen
Eines vorab: Die MS ist nicht ansteckend. Die genauen Ursachen der Erkrankung sind noch nicht vollumfänglich geklärt. Es wird global intensiv geforscht, daher kann man einige mögliche Faktoren, die das Auftreten von Multipler Sklerose begünstigen, bereits nennen. Viele Untersuchungen lassen eine Kombination aus Umwelteinflüssen und Erbanlagen vermuten.
Sicher ist, dass die MS keine Erkrankung ist, die genetisch von einer Generation zur anderen weitervererbt wird. Das Risiko, als Kind eines MS-Patienten ebenfalls die Diagnose zu erhalten, ist gering höher als bei anderen Personen (Wahrscheinlichkeit liegt bei ca. 2% vs. 0,1%). Es ist ein Hinweis darauf, dass erbliche Veranlagung die Erkrankung an MS begünstigt – ebenso auffällig ist, dass Multiple Sklerose weltweit nicht gleichmäßig verteilt, sondern regional und Ethnien-abhängig auftritt.
Da MS häufig in höheren Breitengraden zutage tritt, wird untersucht, welche Auswirkungen die Sonneneinstrahlung haben könnte. Denn Richtung Äquator treten weniger Fälle auf – dort, wo Menschen mehr Sonne genießen und Vitamin D aufbauen. Für Vitamin D konnten experimentell entzündungshemmende Effekte beobachtet werden.
Andere Faktoren, die eng mit dem Lebensstil verbunden sind, können das Risiko ebenfalls reduzieren. Dazu gehören Rauchen und Ernährung. Verdächtige Auslöser sind laut aktueller Forschung einige Viren – welche das sind und wieso das Immunsystem der Wissenschaft Rätsel aufgibt, können Sie in einem unserer anderen Blog-Posts nachlesen:
„Ist Multiple Sklerose vererbbar?“ – Genetik und andere Puzzle­teile der MS
Krankheitsbild: Symptome der MS
Man nennt die Multiple Sklerose auch die „Erkrankung mit vielen Gesichtern“, d.h. es gibt keinen charakteristischen Verlauf, keine klassischen Symptome. Trotzdem sind hier ein paar häufig in Erscheinung tretende Symptome aufgelistet:
- Gefühls-/ Sensibilitätsstörungen
- Fatigue (sehr starkes Müdigkeitsgefühl)
- Störungen der Blase, beim Sprechen, Gehen oder Sehen
- Unsicherheiten bei gezielten Bewegungen
Genauere Erläuterungen finden Sie auch unter:Frühe Symptome der Multiplen Sklerose: Erkennen Sie die Anzeichen
Diagnostik – Habe ich MS?
Weltweit sind etwa 2,5 Millionen Menschen an der MS erkrankt – davon sind 70% Frauen. In Deutschland liegt das Risiko der Erkrankung zwischen 0,1 und 0,2%.
Da die Symptome so unterschiedlich sein können, ist es möglich, dass viele frühe Anzeichen auch anderen Krankheiten zugeordnet werden können. Um MS feststellen zu können, bedarf es also einer Ausschlussdiagnose. Der Arzt nimmt sich als Erstes eine umfassende „Anamnese“ vor – das ist eine weitläufige und penible Erfassung Ihrer Krankheitsgeschichte – sowie eine Auswahl von Untersuchungsmethoden. Darunter eine neurologische und körperliche Untersuchung, die Feststellung evozierter Potenziale (Nervenleitfähigkeit), eine Lumbalpunktion (Nervenwassergewinnung) und eine Magnetresonanztomographie (MRT, Kernspinresonanz-Tomographie des Gehirns und des Rückenmarks). Als Orientierungshilfe können Ärzte international anerkannte Diagnosekriterien (die McDonald-Kriterien) anwenden, um die Feststellung der Erkrankung zu stützen.
Je mehr andere Erkrankungen ausgeschlossen werden können und wenn MS als einzige Lösungsmöglichkeit übrig bleibt, sobald die einzelnen Puzzleteile der Untersuchungsergebnisse zusammengelegt werden, desto genauer lässt sich die Multiple Sklerose letztendlich diagnostizieren.
Die große Mehrheit der Patienten, die die Diagnose Multiple Sklerose erhalten, sind zwischen dem zwanzigsten und vierzigsten Lebensjahr daran erkrankt.
Therapie – so wird MS behandelt
Obwohl es noch keine Heilung für die Multiple Sklerose gibt, kann man sie heutzutage gut behandeln. Neurologen fokussieren sich bei der Wahl der Therapiemaßahmen auf zwei Behandlungsziele.
- Schubtherapie: Milderung des akuten Schubs. Zur Entzündungshemmung wird meistens hochdosiertes Kortison verwendet.
- Immunprophylaktische Therapie: Die Anzahl und die Schwere der Schübe sollen reduziert werden. Diese Art der Therapie zielt darauf ab, eine mögliche spätere Behinderung abzuwenden oder hinauszuzögern – daher wird so früh wie möglich damit angefangen. Um den Schüben vorzubeugen, unterscheiden Nervenärzte zwischen unterschiedlichen Stufen der Therapie.
Basistherapie bei einer milden bzw. moderaten Verlaufsform der Multiplen Sklerose
Dabei werden sogenannte Beta-Interferone oder Glatirameracetat eingesetzt. Das sind immunmodulatorische Medikamente, die die Arbeitsmechanismen des Immunsystems regulieren. Seit einigen Jahren sind außerdem die Wirkstoffe Teriflunomid und Dimethylfumarat für die Therapie von MS-Patienten mit schubförmigem Verlauf auf dem europäischen Markt zugelassen. Diese Mittel haben entzündungshemmende Eigenschaften.
Eskalationstherapie
Patienten mit sehr vielen und schweren Schüben, die in kurzen Zeitabständen auftreten bzw. Patienten mit einem hochaktiven MRT-Bild oder auch MS-Patienten, die nicht aus Basisimmuntherapeutika ansprechen, benötigen eine Eskalationstherapie. Therapiemittel dieser Behandlungsstufe sind wirksamer, aber auch risikoreicher.
Lassen Sie sich vom Arzt Ihres Vertrauens beraten, welche Maßnahmen ergriffen werden müssen, um den Verlauf Ihrer MS zu regulieren. Dieser Blog dient lediglich als Informationsplattform und gibt keine Ratschläge zu Behandlungsmethoden.
- Natalizumab: Bei diesem Wirkstoff handelt es sich um einen monoklonalen Antikörper, der während einer monatlichen Infusionstherapie zugeführt wird. Er verhindert das Einwandern von weißen Blutkörperchen (Immunzellen) in die Entzündungsherde im zentralen Nervensystem.
- Alemtuzumab: Auch Alemtuzumab ist ein monoklonaler Antikörper, der nachhaltig T- und B-Zellen (Immunzellen) eliminiert.
- Immunsuppressiva: Diese kommen sehr selten zum Einsatz. Da sie in die Herstellung und Reifung des Blutzellsystems eingreifen, sind häufige Blutbildkontrollen bei dieser Therapiemaßnahme nötig.
- Mitoxantron: Der Wirkstoff wird verwendet, um den Verlauf einer sekundär progredienten MS aufzuhalten. Eine andere oder ergänzende Option dazu sind rekurrierende Kortisonpulstherapien.
Bis zum Veröffentlichungszeitpunkt dieses Beitrags gibt es allerdings noch keine effektiv wirksamen Therapiemittel gegen das Fortschreiten der primär-progredienten Verlaufsform.
Prognose und Verlauf der MS
Wieder gibt es keine Liste mit Stadien der MS-Erkrankung, die man überindividuell abhaken könnte. Man kann aber von einem charakteristischen Krankheitsbild sprechen. Dieses beginnt meist in Schüben. Der Patient ist von Zeit zu Zeit ohne Beschwerden – was sogar jahrelang anhalten kann. Symptome setzen dabei plötzlich und ohne ersichtlichen Grund ein und klingen nach spätestens wenigen Wochen vollständig wieder ab. Dieses gelegentliche in-Erscheinung-treten der MS-Symptome bezeichnet man als den „schubförmig-remittierenden Verlauf“ der Krankheit.
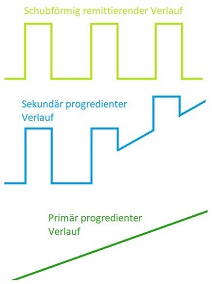
Anschließend geht die Erkrankung in einen sogenannten sekundär progredienten Verlauf über. Progredient = Fortschreitend. Die Behinderungen, die im Krankheitsverlauf zutage treten, bilden sich nicht mehr vollständig zurück, sondern nehmen auf unabhängig davon, ob ein Schub auftritt, immer weiter zu. Es lässt sich nicht genau bestimmen, ab welchem Zeitpunkt Beschwerden sich nicht mehr zurückbilden. Therapiemittel, die in das Immunsysteme eingreifen, können diesen Punkt im Krankheitsverlauf allerdings hinauszögern.
Dagegen tritt bei etwa zehn bis 15% aller Menschen mit Multipler Sklerose die primär progrediente Verlaufsform auf. Hierbei nimmt die Behinderung konstant zu und es lassen sich keine erkennbaren Schübe im Krankheitsverlauf abgrenzen. Bei Patienten mit primär progredientem Verlauf setzt die Multiple Sklerose sehr spät ein – meist ab dem vierzigsten Lebensjahr.
Informationen zum Nachlesen finden Sie auch auf diesen Seiten
- Deutsche Multiple Sklerose Gesellschaft – Was ist Multiple Sklerose?
- Deutschlandweites Multiple Sklerose Register
Diese Blog-Posts könnten Sie ebenfalls interessieren: